درمان دیابت با تبدیل سلولهای کبد به تولیدکننده انسولین
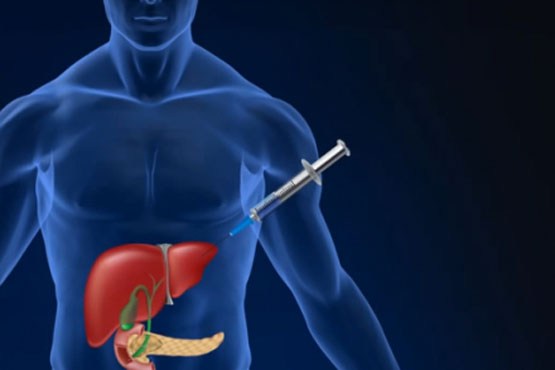
در «دیابت نوع 1»، لوزالمعده دیگر قادر به تولید انسولین نیست. انسولین، هورمونی است که قند اضافی را از جریان خون حذف میکند و در این بیماران، کمبود این ماده باید در شکل تزریقات روزانه جبران شود.
هنگامی که درمان پیوند جزایر لانگرهانس برای اولین بار معرفی شد، امید زیادی برای مبتلایانی که از درمان روزانه انسولین استفاده میکردند به همراه آورد.
در این درمان، مجموعهای از سلولها از لوزالمعده یک انسان مرده به بیمار مبتلا به دیابت پیونده داده میشوند. این سلولها در بدن انسولین تولید میکنند و دیگر نیازی به تزریقات روزانه نیست.
با این حال، یکی از نقطهضعفهای چنین درمانی این است که شاید لوزالمعده اهدایی مناسب در دسترس نباشد و حتی در صورت وجود آن، بیماران باید داروهای ایمنی مصرف کنند تا بدن سلولهای اهدایی را پس نزند. این داروها به نوبه خود میتوانند عوارض جانبی شدیدی به دنبال داشته باشند.
شیوه جدید شامل برداشتن سلولها از کبد خود بیمار و تکثیر آنها در آزمایشگاه است سپس ژنی به نام «PDX-1» برای تبدیل سلولهای رشدکرده در آزمایشگاه به سلولهای «تولیدکننده انسولین اتولوگ» (AIP) به کار میرود.
این سلولها سپس دوباره از طریق یک «کاتتر» به کبد بازگردانده میشوند و در آنجا تولید انسولین را شروع میکنند.
به گفته دانشمندان، کبد و لوزالمعده بسیار به هم مرتبط هستند و منشا مشترکی در جنین دارند. حتی در تعدادی از حیوانات اولیه نیز یک اندام نقش هر دوی کبد و لوزالمعده را بازی میکند.
به دلیل نزدیکی این دو عضو، افزودن «ژن PDX-1» به سلولهای کبد موجب بیان ژنی میشود که این بیان سلولهای «islet» (جزایر لانگرهانس) را به سلولهای لوزالمعده تبدیل میکند.
در شیوه جدید، چون سلولهای خود بیمار به کار میروند، نیازی به ماده اهدایی و هچنین داروهای ایمنی نیست.
این سیستم در آزمایشگاه روی بافت بدن انسان و موشهای مبتلا به دیابت آزمایش شده و محققان امیدوارند آزمایشهای بالینی انسانی اواخر سال جاری میلادی آغاز شود.(ایسنا)

تازه ها
گوناگون

گواردیولا چگونه برترین مربی تاریخ شد؟
واقعیتهای تلخ «پپ»



خرید و فروش غیرقانونی انواع حیوانات و پرندگان کمیاب ادامه دارد
دستبرد تخصصی به حیات وحش



در گفتوگوی جام جم آنلاین با حجتالاسلام دکتر قاسم خانجانی بررسی شد
ضرورت مشابهسازی تاریخی جریانها و رویدادها به جای اشخاص
















