سایه سکته مغزی بر سر ساکنان کلانشهرها
آمارهای ارائه شده از طرف وزارت بهداشت گویای این است که شمار مبتلایان سکته مغزی در ایران رو به افزایش است و از آن گذشته، هر روز عده زیادی به مراکز درمانی و بیمارستانها مراجعه میکنند که علائمی مشابه سکته مغزی دارند. هرچند پزشکان از مدتها قبل زنگ هشدار شیوع این عارضه را به صدا درآوردهاند، اما هنوز اقدام مؤثری برای کاهش آمار سکتههای مغزی صورت نگرفته است. در این بین ناآگاهی از عوامل مستعدکننده ابتلا به سکتههای مغزی هم مشکل را دوچندان کرده است.
با فرزاد اشرافی، متخصص مغز و اعصاب و دانشیار دانشکده علوم پزشکی دانشگاه شهید بهشتی، درباره سکته مغزی و عوامل مستعدکننده آن گفتوگو کردهایم.
سکته مغزی چرا اتفاق میافتد؟
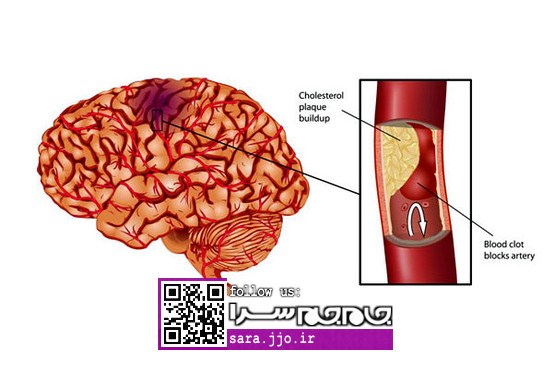
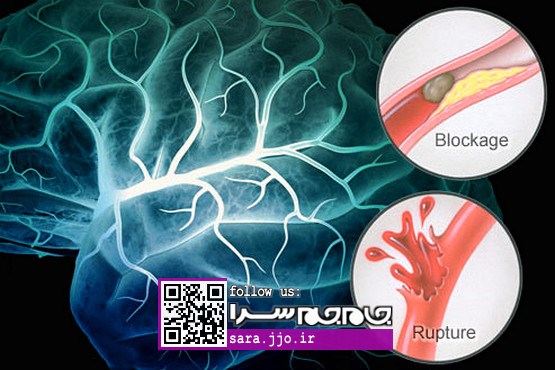
به هرنوع اختلال در جریان خونرسانی مغز به دلیل انسداد یا پارگی عروق خونی، سکته مغزی میگویند. سکتههای مغزی به دو گروه تقسیم میشوند؛ یکی سکتههای ایسکمیک که خون نرسیدن به بافت مغز است و دیگری سکتههایی که به خونریزیهای مغزی منجر میشود و عامل اصلی آن پرفشاری خون است.
چرا آمار سکته مغزی در ایران بالاست؟
سکته مغزی دومین علت مرگ و میر در جهان است و در ایران هم با بالارفتن میانگین سنی افراد، خطر ابتلا به سکته مغزی افزایش یافته ولی با توجه به تغییر سبک زندگی و ماشینی شدن آن، کاهش فعالیت بدنی، مصرف زیاد فستفودها، کاهش ساعات ورزش، کم شدن مصرف غذاهای طبیعی، سبزیجات و میوهها و از طرفی گرایش جوانان به مصرف مواد مخدر، سن سکته مغزی در ایران خیلی پایین آمده است. روزانه بین 400 تا 500 مورد سکته مغزی در تهران اتفاق میافتد که در نوع خود برای پایتخت و شهروندان تهرانی شوک بزرگی محسوب میشود و میتواند بهانهای باشد تا مردم با شناخت عوامل پرخطر و شرایط مستعدکننده این بیماری برای کاهش آن گام بردارند.
چه عواملی باعث سکته مغزی میشود؟
همیشه برای ابتلا به یک بیماری عوامل مختلفی دست به دست هم میدهند تا زمینه را برای بروز آن عارضه مساعد کنند. در سکتههای مغزی معمولا دو گروه از عوامل در بالا بردن خطر مؤثرند؛ عوامل قابل تغییر و عوامل غیرقابل تغییر. سن، جنس و نژاد جزو عوامل غیرقابل تغییری هستند که به طور مستقیم در بالا بردن خطر سکته مغزی نقش دارند. هر چه سن افراد بالاتر باشد به مراتب خطر ابتلا به سکته مغزی هم بیشتر میشود. از طرف دیگر، همیشه مردان بیش از زنان در معرض ابتلا به سکتههای مغزی هستند. همچنین بررسیها نشان داده، سیاهپوستان در مقایسه با سایر نژادها بیشتر دچار سکته مغزی میشوند.
اما عوامل قابل تغییر از اهمیت زیادی برخوردار است، به طوری که مردم با رعایت بعضی فاکتورهای به ظاهر ساده میتوانند سلامتشان را تضمین کنند. پرفشاری خون یا فشار خون بالا، چربی خون بالا، دیابت یا قند خون بالا، کشیدن سیگار و چاقی میتواند خطر سکته مغزی را تا حد قابل توجهی بالا ببرد. آنهایی که فشار خون سیستول بالای 14 و فشار خون دیاستول 9 داشته باشند به دلیل بالا رفتن احتمال تصلب شرایین (گرفتگی عروق) گردن و تشکیل پلاکهای خونی، خطر سکته مغزی بیشتر تهدیدشان میکند.
از طرف دیگر، چربی خون بالا که از جمله علل قابل تغییر به شمار میرود، معمولا با داشتن رژیمهای پرچرب، مصرف فستفودها و غذاهای حاوی تریگلیسیرید ایجاد میشود و در طولانیمدت باعث بالا رفتن چربی خون خواهد شد. همچنین علاوه بر افراد سیگاری که سیگاریهای اکتیو یا فعال تلقی میشوند، سیگاریهای غیراکتیو هم که فقط در معرض دود سیگار قرار دارند در خطر هستند. فشار خون بالا یکی از عمده دلایل بروز سکته مغزی است ولی پایین آمدن ناگهانی فشار خون هم میتواند خطرناک باشد و موقعیت بیمار را به خطر بیندازد، بنابراین نباید با استفاده از قرصهای ضدفشار، فشار خون بیمار را به طور ناگهانی کاهش داده پس از انتقال بیمار به مراکز اورژانس، پزشکان براساس وضع بیمار دارو تجویز میکنند.
با توجه به این که انسداد جریان خون باعث سکته مغزی میشود، نشانههای این انسداد چیست؟
موقع انسداد جریان خون مغزی (نوع سکته ایسکمیک) بیمار دچار ضعف اندام یکطرفه بدن میشود؛ اختلال حسی یکطرفه؛ گزگز یا مورمور شدن یکطرفه بدن، کاهش دید ناگهانی در یک یا هر دو چشم و سرگیجه و تعادل نداشتن همراه با دوبینی از جمله شایعترین نشانه های سکتههای ایسکمیک مغزی به شمار میرود. در این میان اختلال در تکلم بیمار از جمله مهمترین نشانههایی است که بیشتر به طور ناگهانی شروع میشود و فرد شل صحبت میکند. نشانه ها بسته به این که کدام محدوده مغز دچار اختلال در خونرسانی شده باشد، متفاوت است و خود را در نقاط مختلف بدن نشان میدهد. وجود هر کدام از این نشانهها که به صورت حاد شروع شده باشد و شخص به طور ناگهانی دچار آن شود، میتواند نشانه بروز سکته مغزی باشد. اطرافیان بیمار در صورت مشاهده این علائم اگر او را کمتر از گذشت 3 ساعت به مرکز درمانی یا یک اورژانس مجهز منتقل کنند، شانس زنده ماندنش را بالا میبرند.
در مرکز اورژانس مجهز، علاوه بر تجهیزات کامل سیتیاسکن، تصویربرداری و امآرآی، متخصص مغز و اعصاب هم حضور دارد و بیمار را دقیق معاینه میکند. همچنین متخصص با تزریق داروی RTPA که داروی ضد لخته است، از پیشرفت سکته جلوگیری میکند. ترزیق این آمپول در ۳ ساعت اول سکته مغزی به ازای هر سه بیمار، جان یک بیمار را نجات میدهد و به ازای ۳ تا 5/4 ساعت از هر ۱۴ نفر جان یک نفر را نجات میدهد. استفاده از زمان طلایی و ارائه خدمات ویژه به بیماران دچار سکته مغزی بسیار بااهمیت است. اگر نشانههای سکته مغزی کمتر از گذشت 24 ساعت رفع شود، به آن TIA یا حمله موقت ایسکمی مغزی (سکته خفیف) میگویند که در آن علائم قابل برگشت است، اما چنانچه نشانههای سکته بیشتر از 24 ساعت طول بکشد، فرد دچار سکته کامل مغزی شده و باید مراتب درمانی برای بیمار به دقت انجام شود. در سکته کامل مغزی فرد بعد از 24 ساعت هنوز نشانههای بیماری یا حداقل یکی از عوامل پرخطر ابتلا به سکته مغزی را دارد.
چگونه میتوان مطمئن شد کسی سکته مغزی کرده است؟
گاهی تا رسیدن اورژانس مدتی طول میکشد، بنابراین اطرافیان بیمار میتوانند با انجام آزمایشهای ساده از بروز سکته مغزی در فرد مطمئن شوند. در واقع معاینات اولیه تشخیص را سریعتر میکند. یکی از این فاکتورها صورت بیمار است. به طوری که در مشاهده، صورت بیمار نباید کج باشد و همچنین افتادگی خطوط اطراف بینی و لب که نوعی حالت کجشدگی را نشان میدهد، میتواند یک علامت هشداردهنده تلقی شود. شل صحبتکردن بیمار و اختلال در تکلم و عدم تمرکز در بیان کلمات از دیگر علامتها محسوب میشود.
اطرافیان بیمار میتوانند قدرت دستهای او را هم ارزیابی کنند به طوری که از او بخواهند دستها را بالا نگهدارد. سستی و ناتوانی در نگه داشتن یکی از دستها زنگ خطر محسوب میشود. توانایی راه رفتن هم آزمایش دیگری است که میتواند موثر باشد. به عبارتی، صورت، صحبت کردن، حرکات دست و پا به صورت دوطرفه و راهرفتن بیمار میتواند فاکتورهای تشخیصی اولیه برای سکته مغزی باشد.
با توجه به اینکه داروهای مبتلایان سکته مغزی گران است، آیا راهی برای پیشگیری از بروز سکته وجود دارد؟
عوامل غیرقابل تغییر همانطور که از اسمشان پیداست، قابل تغییر نیستند ولی با ایجاد تغییراتی در عوامل قابل تغییر میتوان تا حد زیادی مانع از بروز سکتههای مغزی شد. کنترل فشار خون بالا، کنترل چربی خون بالا و استفاده از داروهای ضد چربی و مصرفنکردن غذاهای چرب و حاوی چربیهای ترانس، کنترل وزن، عدم استعمال دخانیات و سیگار، مصرف نکردن مشروبات الکلی، کنترل قند خون و مصرف آسپرین که از ایجاد لختههای خونی داخل قلب و مغز جلوگیری میکند، میتواند خطر بروز سکته مغزی را تا حد زیادی پایین بیاورد. علاوه بر این، گاهی پزشکان با تشخیص منشاء سکته مغزی میتوانند مانع از بروز آن شوند. به عنوان مثال، درمان مشکلات دریچهای قلب و مشکلات لختهای، درمان تنگی شریانهای گردنی با عمل جراحی اگر از یک حد بالاتر باشد، کم کردن استرس و کنترل فعالیتهای بدنی بعد از بازتوانی میتواند راهکارهای مفیدی برای پیشگیری از بروز سکتههای مغزی باشد.
آیا داروهای این بیماران تحت پوشش بیمه است؟ جایی خواندم داروهای بیماران سکته مغزی تحت پوشش بیمه نیست.
از سال ۱۹۹۶ شیوه درمان سکته مغزی در جهان تغییر کرده و این اقدام با تزریق آمپول RTPA پس از سکته مغزی به کمک بیماران آمده و وضع درمان آنها را بهتر کرده است، اما یکی از مهمترین مشکلات بیماران سکته مغزی نبود خدمات بیمهای در کشور است، به طوری که تهیه این آمپول برای هر فرد بیمار هزینه بالایی را بر خانواده تحمیل خواهد کرد.
وجود طرح بیمه سلامت در کشور از زمان اجرا تاکنون توانسته تا حد بالایی نیاز بیماران را در این زمینه رفع کند و نسبت به خرید دارو کمک شایانی برای خانواده مبتلایان سکتههای مغزی بوده است، اما کافی نیست. داروهای اورژانسی که در بیمارستانهای دولتی برای مبتلایان سکتههای مغزی مورد استفاده قرار میگیرد هم تحت پوشش بیمه هستند و علاوه بر این، بیماران میتوانند داروهای ضد لخته و بخش زیادی از داروهای معمول را که برای این گروه از بیماران تجویز میشود با استفاده از طرحهای بیمهای کشور تهیه کنند، اما متاسفانه همه افراد تحت پوشش بیمه نیستند.
سکته مغزی چه عوارضی دارد؟ ممکن است دیگر نقاط حساس بدن مثل قلب هم دچار مشکل شود؟
بعد از آزمایشهای مربوطه روی مغز و تصویربرداری، سیتیاسکن و امآرآی، مراکز درمانی باید بررسی دقیقی روی قلب بیمار انجام دهند و پزشک احتمال تشکیل لخته خونی را داخل قلب بررسی کند. همچنین بررسی عروق گردنی و وجود پلاکهای کنده شده و بررسی ریتم قلب که میتواند ایجاد لخته را در قلب نشان دهد، از اهمیت بالایی برخوردار است. مهمترین مسالهای که بعد از سکته مغزی، بیماران را با مشکل مواجه میکند عوارض ناشی از سکته است که به طور مستقیم زندگی فرد را تحت تأثیر قرار میدهد. ضعف یکطرفه بدن و به اصطلاح لمس شدن یک سمت بدن، عدم تعادل فرد موقع نشستن یا راه رفتن، اختلال دید و ناتوانی به طوری که از یک فرد فعال به فردی غیرفعال و بیتحرک تبدیل میشود از جمله عوارض سکتههای مغزی است. عوارض ایجاد شده به دنبال سکته مغزی هم در زنان و مردان مشابه است و فقط برحسب شدت محدوده سکته، افراد علائم خفیف یا شدیدی از خود نشان میدهند.
بعد از بروز سکته مغزی مهمترین راهکار بازتوانی است. در این مورد هم توضیح میدهید؟
افرادی که دچار سکته مغزی میشوند حدود ۵۰ تا ۶۰ درصد دچار فلج و از کارافتادگی میشوند که نیازمند ارائه درمانهای خاص ازجمله خدمات توانبخشی برای ادامه زندگی هستند. بعد از سکته مغزی، درمان و انجام مراحل بازتوانی برای فرد میتواند او را هر چه زودتر به زندگی و اجتماع بازگرداند. معمولا بعد از مرحله حاد بیماری که فرد از علائم شدید سکته رنج میبرد، مراحل بازتوانی شامل فیزیوتراپی، کاردرمانی و گفتاردرمانی شروع میشود. میزان بازتوانی نسبت به سن فرد بیمار، وسعت و شدت سکته متفاوت است، به طوری که بعضی از بیماران ممکن است به دلیل کم بودن وسعت و شدت سکته مغزی، در عرض چند ماه بهتر شوند و توانایی جسمی قبل را بهدست آورند ولی بعضیها با توجه بهشدت بالای سکتهای که پشت سرگذاشتهاند، ممکن است حتی تا سالها به جلسات بازتوانی نیاز داشته باشند. بهترین زمان برای بهبود علائم حرکتی مبتلایان سکته مغزی زیر 6 ماه، بهبود اختلال بلع حدود 8 هفته، بهبود ضعف اندام یکطرف هم در بهترین زمان حدود 6 ماه است که بعد از آن روند بهبود کندتر پیش میرود. بعضی از بیماران بعد از 10 جلسه فیزیوتراپی خوب میشوند، ولی عده دیگری به مدت طولانیتری نیاز دارند. در این بین، بروز اختلالات شناختی، درگیریهای اعصاب محیطی (ضعف اندامها)، ابتلا به دیابت و انگیزه و خواست بیمار برای بهبود نقش تأثیرگذاری برروند درمان بیماران دارد.

تازه ها

گواردیولا چگونه برترین مربی تاریخ شد؟
واقعیتهای تلخ «پپ»



خرید و فروش غیرقانونی انواع حیوانات و پرندگان کمیاب ادامه دارد
دستبرد تخصصی به حیات وحش



در گفتوگوی جام جم آنلاین با حجتالاسلام دکتر قاسم خانجانی بررسی شد
ضرورت مشابهسازی تاریخی جریانها و رویدادها به جای اشخاص