خارش غیرواگیر، اما مادامالعمر
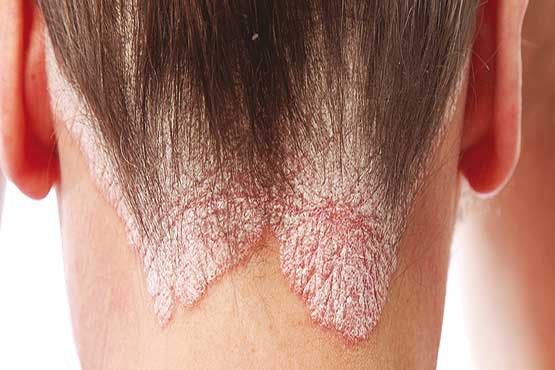
علت بیماری پسوریازیس، سرعت زیادشدن سلولهای پوستی در بعضی از نواحی پوست است. این سرعت موجب میشود پلاکهایی در همان نقاط به وجود آمده و در سطح همین پلاکها پوستههایی به شکل صدف پدید آیند و اگر آن قسمت از پوست را با ناخن بتراشیم مانند فلس جدا میشوند.
این بیماری انواع مختلفی دارد. شایعترین نوع آن پسوریازیس پلاک تایپ نام دارد که به صورت پلاکها و لکههای پوستی برجسته و قرمز با پوستههای ضخیم صدفی در نواحی زانو، آرنج و پوست کف سر تظاهر میکند. (کف سر آزار دهندهترین بخش بیماری است) البته هر جایی از بدن را ممکن است درگیر کند ولی شدت آن در هر بیمار متفاوت است. مثلا ممکن است یک بیمار چند نقطه کوچک از پوستش خارش داشته باشد و بیمار دیگری 90 درصد از پوستش درگیر این بیماری باشد.
انواع دیگری هم هست که دیگر پلاکها خشک و فلسمانند نیستند بلکه جوشهای چرکی در نواحی مبتلا دیده میشود. این نوع، پسوریازیس پوسچولار نام دارد. جوشهای ریز چرکی را میتوان در کف دستها و پاهای بیمار دید که بیدرد و بیخارش هستند. پسوریازیس پوسچولار گاه به شکل بسیار حاد بروز میکند و تمام پوست بیمار را فرا میگیرد که این حالت یک اورژانس پزشکی محسوب میشود و بیمار حتما باید بستری شود.
نوع دیگر فرم اریترودرمیک است که تقریبا 90 درصد پوست بیمار قرمز میشود. این بیماران نیز نیاز به بستری دارند. در انواع شدید تب و لرز سیستمیک هم دیده میشود.در همه انواع پسوریازیس درگیری ناخن هم دیده میشود. تغییرات ناخن برای بیماران خیلی ناراحتکننده است زیرا بستر ناخن جدا شده و زیر ناخن قهوهایرنگ میشود و در آن نقطه کراتین جمع میشود که شبیه تظاهرات قارچ ناخنی است. یکی از تفاوتهای عمده پسوریازیس با اگزاما و سایر حساسیتهای پوستی این است که خارش کمتری نسبت به آنها دارد.
این بیماری هیچ مشکل غیرپوستی برای بیماران ایجاد نمیکند و بیماری خطرناکی نیست. فقط مزمن است و حالت بهبودی و عودکننده دارد. درمان میتواند پوست را به شکل اولیه و کاملا سالم برگرداند، ولی هیچگاه نمیتوان به بیمار مبتلا به پسوریازیس این قول را داد که برای همیشه بهبود خواهد یافت. البته ناگفته نماند در تعداد معدودی از بیماران درگیریهای مفصلی دیده میشود که در آن تورم مفاصل و آرتریت ظاهر میشود، بخصوص در بند انتهایی مفاصل انگشتان یا مفاصل بزرگ درگیری دیده شود. در این مواقع بیماران باید تحت نظر متخصص پوست و روماتولوژی قرار گیرند.
بیماری ارثی است
بیماری پسوریازیس زمینه ژنتیکی دارد، اما به این معنا نیست که حتما یکی از اعضای خانواده به آن مبتلا باشد یا در آینده به آن مبتلا شوند. در واقع همیشه ژنتیک در آن نقش ندارد و تغییر در سیستم ایمنی نیز میتواند به بروز بیماری بینجامد.
گاه در سن کمتر از 20 سال فعالیت بیماری شروع میشود و گاهی هم در سنین میانسالی آغاز میشود.
در کودکان نوعی از بیماری دیده میشود که به پسوریازیس قطرهای یا بوتهای مشهور است و به دنبال یک گلو درد چرکی در تمام سطح پوست، پلاکهای ریزی پدید میآید که معمولا با آنتیبیوتیک درمان میشود و عود هم نمیکنند. استرس نیز مانند بسیاری از بیماریهای دیگر عامل تحریکی و تشدیدکننده بیماری است.
تشدید پسوریازیس در بیماران مبتلا به اختلالات روانپزشکی مانند دوقطبی (بای پولار) نیز دیده میشود علت آن هم مصرف دارویی به نام لیتیوم است. لیتیوم از داروهایی است که برای ثبات خلقی بیماران تجویز میشود، ولی از اثرات جانبی این دارو تشدید بثورات پسوریازیس است.
کورتونها نیز عامل تحریککننده و تشدیدکننده بیماری هستند. در بیمارانی که هنگام سرماخوردگی کورتون تزریق میکنند، ممکن است علائم محو شود؛ ولی بعد از این که اثر دارو از بین رفت بیماری با شدت بیشتری برمیگردد.
نور خورشید برای درمان پسوریازیس مفید است، ولی گاهی اثری معکوس میدهد مثلا گاهی آفتاب سوختگی موجب تشدید آن میشود.
ضایعات پسوریازیس قابل تشخیص است
مهمترین راه تشخیص از طریق بالینی و معاینه مستقیم پزشک است. ضایعات دارای خصوصیاتی است که چشم پزشکان با آن آشنا هستند ولی گاهی برای تشخیص افتراقی، به بیوپسی نیاز است. تغییرات ناخن در این بیماری گاه با عفونتهای قارچی اشتباه گرفته میشود که باید از ناخن و به شکل آزمایشگاهی کشت انجام شود.
درمان
اولین قدم درمانی تجویز داروهای موضعی است. کورتونهای موضعی موثرترین درمان هستند، ولی بعد از اتمام درمان تقریبا در همه بیماران عود را مشاهده میکنیم.
گاهی تجویز زیاد کورتون باعث میشود مقاومت در بدن ایجاد شده و دیگر به کورتون هم جواب مناسب ندهد. مشتقات ویتامینD موضعی هم کمککننده است. در بالا اشاره شد که در برخی موارد پسوریازیس بیش از 90 درصد از بدن را درگیر میکند و بیماران را باید در بیمارستان بستری کرد. در این مواقع درمان باید سیستمیک باشد.
نوردرمانی هم برای بیماران مفید است. این بیماری به اشعه U.V یا نور خورشید پاسخ خوبی میدهد. فتوتراپی یکی از درمانهایی است که در رشته پوست جایگاه مناسبی دارد. اشعه U.V برای ایجاد تغییرات در سیستم ایمنی پوست استفاده میشود.
این روش هفتهای دو تا سه بار تکرار میشود و بتدریج تعداد جلسات کمتر میشود، ولی نباید به طور کامل قطع شود زیرا چنین درمانی نگهدارنده است. داروهای تضعیفکننده سیستم ایمنی درمان خوبی است. داروهای بیولوژیکی هم در سالهای اخیر به بازار آمده که بسیار گران است و تقریبا علائم را به طور کامل از بین میبرد و برای بیمارانی که بیماریشان بسیار شدید است، تجویز میشود. قابل توجه این که این داروها با همه گرانی و فوائد بالا باز هم بیماری را به طور کامل ریشهکن نمیکند./ ضمیمه سیب
دکتر کامران جزایری/ متخصص پوست و مو

تازه ها

گواردیولا چگونه برترین مربی تاریخ شد؟
واقعیتهای تلخ «پپ»



خرید و فروش غیرقانونی انواع حیوانات و پرندگان کمیاب ادامه دارد



















